Parte II. Las células madre pluripotentes inducidas. ¿El elixir de la juventud?
En la Parte I de esta entrada, titulada “Las células madre embrionarias y sus aplicaciones médicas” se discuten las razones del “boom” de la investigación en células madre ocurrido hace unos 20 años en España y otros países. Se explica como la investigación sobre este tema ha disminuido considerablemente, debido al descubrimiento de las “células madre pluripotentes inducidas” (IPSCs) que tienen propiedades muy similares a las de las células madre embrionarias y no requieren el uso de embriones humanos. En esta Parte II, se describen los conceptos básicos relativos a las IPSCs, el enorme potencial de estas células en la investigación biomédica y el estado actual de su transferencia a la medicina asistencial.
La reprogramación nuclear
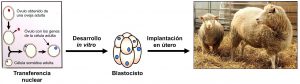
Desde hace tiempo se sabe que la capacidad para generar un nuevo ser depende exclusivamente de la célula germinal femenina (el óvulo). En algunos animales inferiores —frecuentemente en invertebrados, pero también en aves y peces— los óvulos pueden en circunstancias especiales convertirse en embriones, sin la intervención del espermatozoide, por el proceso denominado partenogénesis. En condiciones normales, el espermatozoide penetra al interior del óvulo y lo fecunda aportando el material genético correspondiente. No obstante, la capacidad de iniciar la producción de un nuevo individuo, generándose primero un blastocisto (ver Figura 1 en Parte I) y continuando con las fases posteriores de la embriogénesis, depende de factores que se encuentran en el citoplasma del óvulo. John B. Gurdon y sus colaboradores de la Universidad de Oxford (Reino Unido) demostraron hace más de 60 años que si se extrae el núcleo (donde se encuentran los genes) de una célula normal de rana y se inyecta en el óvulo de otra rana al que se la extraído su núcleo, se desarrolla un individuo genéticamente idéntico a la rana primera (de donde procedía el núcleo inyectado). Este procedimiento, denominado “transferencia nuclear”, fue el que se utilizó años más tarde para clonar la famosa oveja Dolly. Este animal se generó inyectando el núcleo de una célula de la glándula mamaria de una oveja adulta dentro de un óvulo sin núcleo obtenido de su propio ovario. Una vez que óvulo al que se había transferido el núcleo se convirtió en un blastocisto, se implantó dentro del útero de la oveja donde se desarrolló hasta generar la ovejita Dolly, genéticamente similar a su madre (Figura 1). La clonación por transferencia nuclear se ha ensayado con éxito durante las últimas dos décadas en varios tipos de mamíferos, desde roedores a monos. La clonación humana, aunque técnicamente factible, está terminantemente prohibida.
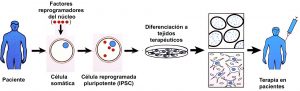
Las células madre pluripotentes inducidas
El éxito de la clonación por transferencia nuclear sugiere que en el citoplasma del óvulo (y no de otras células) existen factores capaces de “reprogramar” los genes de las células adultas mediante modificaciones químicas que los llevan al estado que tienen en las células germinales. En las condiciones adecuadas, estos genes reprogramados —en los que podríamos decir el reloj biológico se ha puesto a cero— son capaces de poner en marcha el proceso químico/biológico que en cada especie es responsable de la generación del embrión y su desarrollo una vez implantado en el útero. Basándose en estas ideas Shinya Yamanaka y sus colaboradores de la Universidad de Kyoto aislaron del citoplasma del óvulo varias proteínas de entre las que se identificaron cuatro esenciales, denominadas “factores de Yamanaka” —conocidos por las siglas Oct4, Sox2, Klf4 y c-Myc— capaces de reprogramar los genes de células adultas.
En dos publicaciones seminales en la revista Cell aparecidas en 2006 (PMID:16904174) y 2007 (PMID:18035408) se demostró que la administración de los factores de Yamanaka a células de ratones o humanas (por ejemplo, fibroblastos de la piel) mantenidas en cultivo induce en sus genes modificaciones químicas de forma que se comportan como si fuesen células de la masa celular interna de los blastocistos embrionarios. Los factores de Yamanaka identificados inicialmente en los óvulos, se pueden sintetizar por métodos de biología molecular y están libremente disponibles en los laboratorios especializados. Las células adultas reprogramadas por la administración de los factores de Yamanaka adquieren las propiedades (autorrenovación y pluripotencia) de las células madre embrionarias, pudiendo diferenciarse en cultivo en prácticamente cualquier célula del cuerpo (Figura 2). Estas células reprogramadas se denominan “células madre pluripotentes inducidas” o IPSCs (del inglés “induced pluripotent stem cells”). El descubrimiento de las IPSCs hace innecesario el uso de embriones humanos o de células madre embrionarias para avanzar en la generación de células y tejidos potencialmente aplicables a la medicina clínica. Debido al revolucionario impacto de la reprogramación nuclear en la investigación biológica y a su enorme potencial médico, John Gurdon y Shinya Yamanaka recibieron el Premio Nobel de Fisiología o Medicina en el año 2012.
Aplicaciones médicas de las células madre pluripotentes inducidas
La traslación de las células IPSCs y los productos derivados de ellas a la clínica humana se está produciendo de forma lenta pero científicamente robusta. Durante los últimos años se ha avanzado en la generación de IPSCs humanas y su diferenciación completa a diferentes tejidos y, por tanto, sin la capacidad de producir tumores. En fechas recientes se han publicado los primeros casos de pacientes diabéticos o parkinsonianos tratados exitosamente con células derivadas de IPSCs productoras de insulina o dopamina, respectivamente. Las IPSCs también pueden usarse para producir pequeños órganos artificiales (denominados organoides) que simulan el funcionamiento de los órganos humanos normales (corazón, hígado, riñón o tejido cerebral, entre otros). Los organoides se están utilizando para generar modelos in vitro de enfermedades humanas (causadas, por ejemplo, por defectos genéticos) en los que se puede testar el efecto de nuevos fármacos antes de su uso directo en los pacientes. Junto a la terapia celular y las pruebas farmacológicas en organoides es de esperar en el futuro cercano que las IPSCs faciliten otros avances con potencial aplicabilidad clínica. Entre éstos me parece destacable la producción de órganos humanos —cuya demanda para el trasplante en sujetos enfermos es muy superior a las donaciones— bien mediante la fabricación in vitro, usando estructuras biocompatibles sobre las que crezcan los tipos celulares derivados de IPSCs, o la producción biológica basada en la generación de animales quiméricos humanizados, especialmente cerdos.
Una de las áreas de investigación actual más fascinantes, aunque todavía en un estadio experimental muy primario, es el rejuvenecimiento in vivo de órganos y tejidos adultos mediante la “reprogramación parcial”. Cuando a las células adultas en cultivo se les introduce los factores de Yamanaka para generar IPSCs, se produce una reprogramación completa de su genoma de modo que pierden sus características de células adultas diferenciadas y adquieren propiedades típicas de células madre embrionarias. Sin embargo, si los factores de Yamanaka se introducen por métodos genéticos en las células de los tejidos de un ratón adulto, de forma que dichos factores puedan desactivarse pasadas unas horas o días, se produce una reprogramación parcial que resulta en células rejuvenecidas. Se ha demostrado en numerosos laboratorios que las células de páncreas, hígado o corazón, entre otras, sometidas a reprogramación parcial muestran perfiles moleculares y funcionales juveniles, manteniendo la identidad del tejido al que pertenecen —para una puesta al día especializada sobre la reprogramación parcial y el rejuvenecimiento tisular se puede consultar el artículo de Yücel y Gladyshev aparecido en la revista Nature Communications en 2024 (PMID:38431638).
La reproducción es la forma “natural” de rejuvenecer la especie, generando un nuevo ser. La reprogramación celular parcial utilizando los factores de Yamanaka permite imitar el proceso natural y aplicarlo a nuestros propios tejidos para rejuvenecerlos. Las numerosas limitaciones técnicas y biológicas existentes obligan a situar, por el momento, al rejuvenecimiento de órganos y tejidos humanos por reprogramación celular parcial en el terreno especulativo. No obstante, los datos experimentales son sólidos y el “elixir de la juventud” parece estar accesible; por ello la carrera por su manejo y control precisos se ha iniciado en varios centros de investigación de diferentes países. Las consecuencias para los individuos y las sociedades de los avances en este campo son impredecibles, pero lo que es seguro es que producirán cambios básicos y sustanciales en nuestras vidas y/o las de nuestros descendientes.